CisAB与B(A)型是2种罕见ABO亚型,人群发生率约 1/170000~1/580000之间,形成机制均为单倍体A/B等位基因发生一点或多点突变,该基因编码的糖基转移酶同时 催化2种底物分别加到L-岩藻糖上形成A/B抗原。CisAB与B(A)型遗传方式相似,血型血清学表现典型且略有差异。B(A)型属遗传学上的B型,红细胞含少量A抗 原和接近正常B抗原,H抗原与O细胞相当,明显高于正常B细胞。有些Cis AB表现为A2B3,红细胞A抗原较强、B抗原较弱,与人源化抗-B凝集度较弱或不凝集,H抗原性较强,与A2细胞相当,高于A2B细胞;血清含弱的抗-B。按 ABO三等位基因学说和孟德尔遗传规则,表型分别为AB和O型的亲代,不可能生育表型为AB或O型的子代,但CisAB和B(A)型的亲代却是传统遗传学的1个特例。
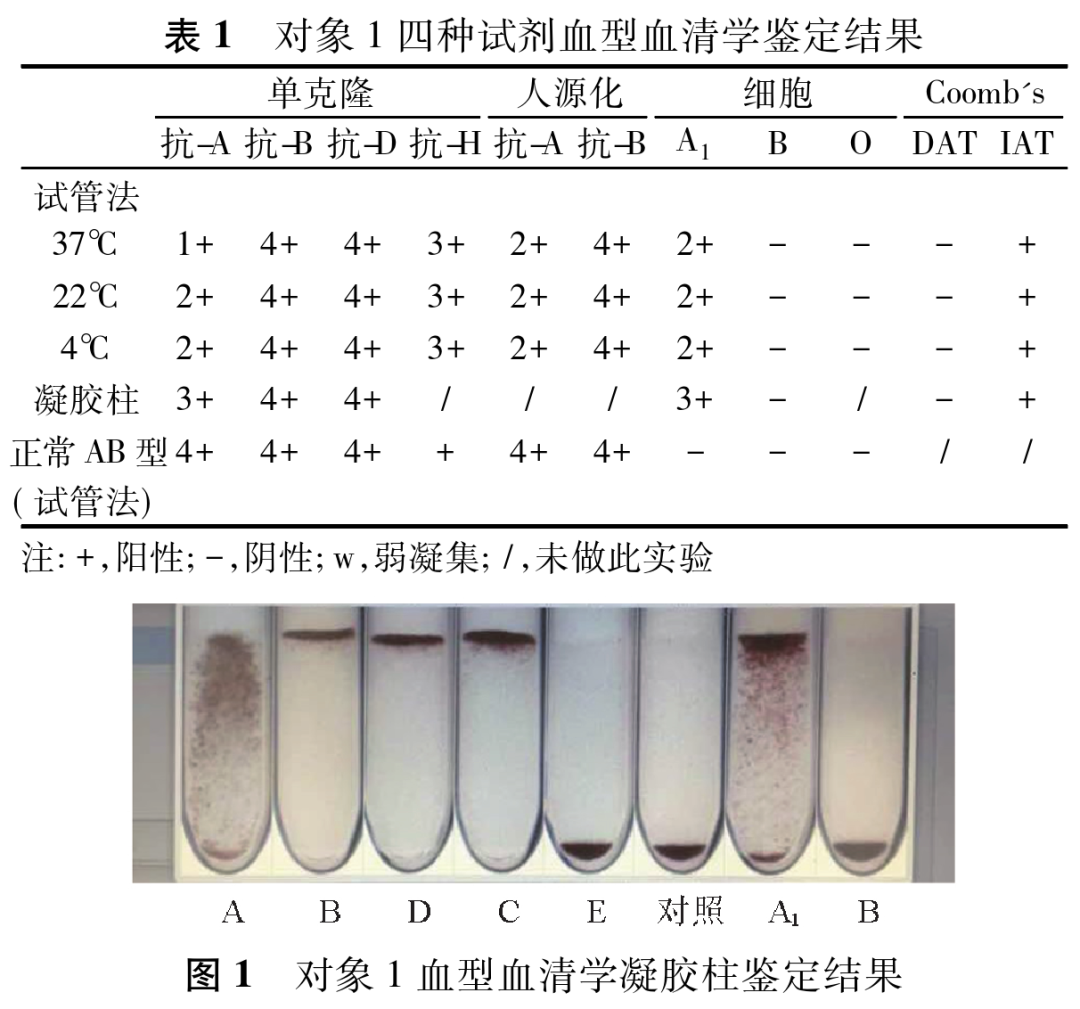
对象1血型血清学鉴定,凝胶柱及试管法复查均呈正定型表现为弱AB型,反定型表现为B型,正反定型不符,RhD阳性、RhC阳性、RhE阴性,与A2细胞反应凝集度为2+。直接抗人球阴性,间接抗人球阳性,不规则抗体筛查阳性(表1、图1)。
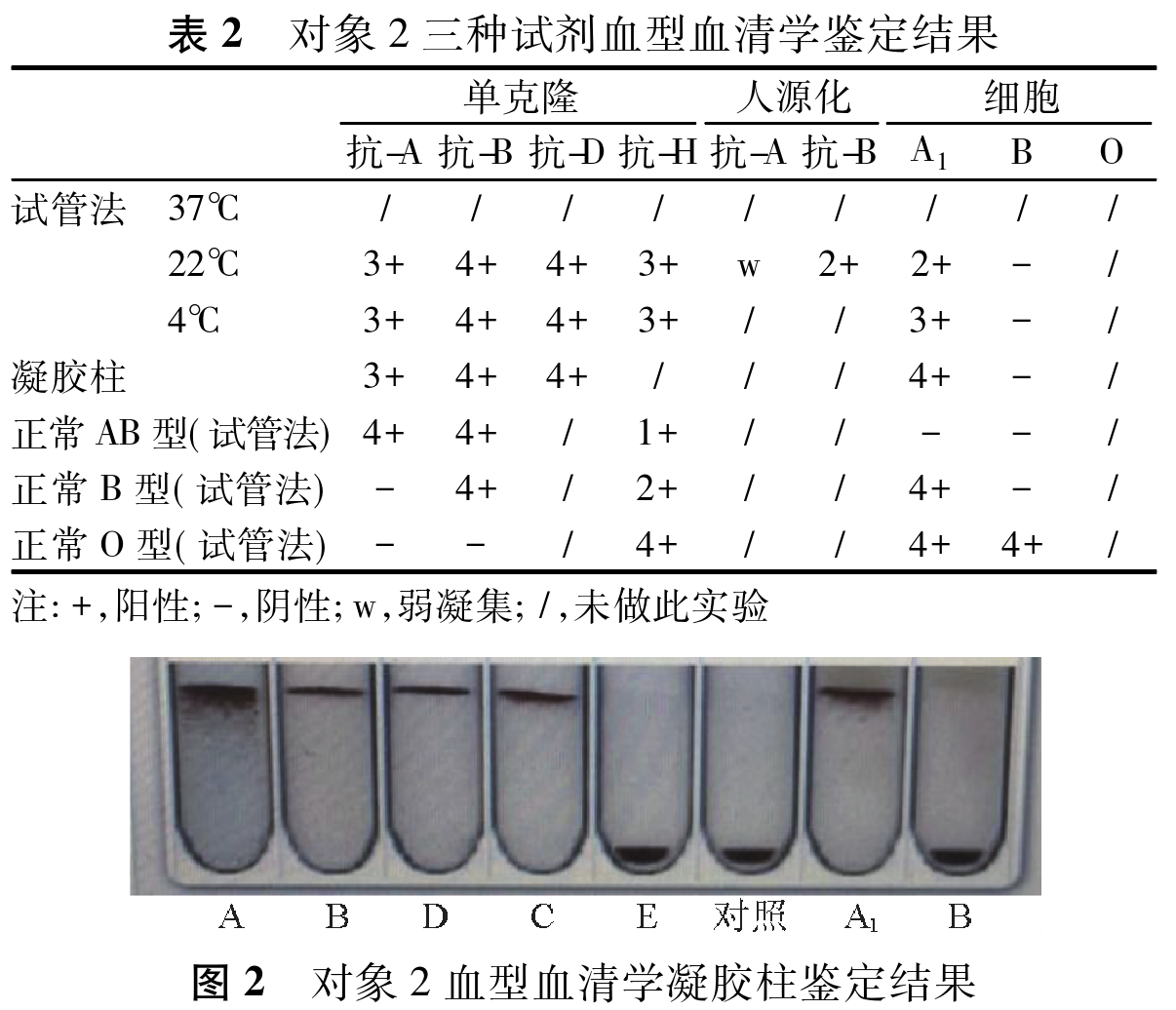
对象2血型血清学鉴定,凝胶柱及试管法复查均呈正 定型表现为弱AB型,反定型表现为B型,正反定型不符,RhD阳性、RhC阳性、RhE阴性,与A2细胞反应凝集度为2+ (表2、图2)。
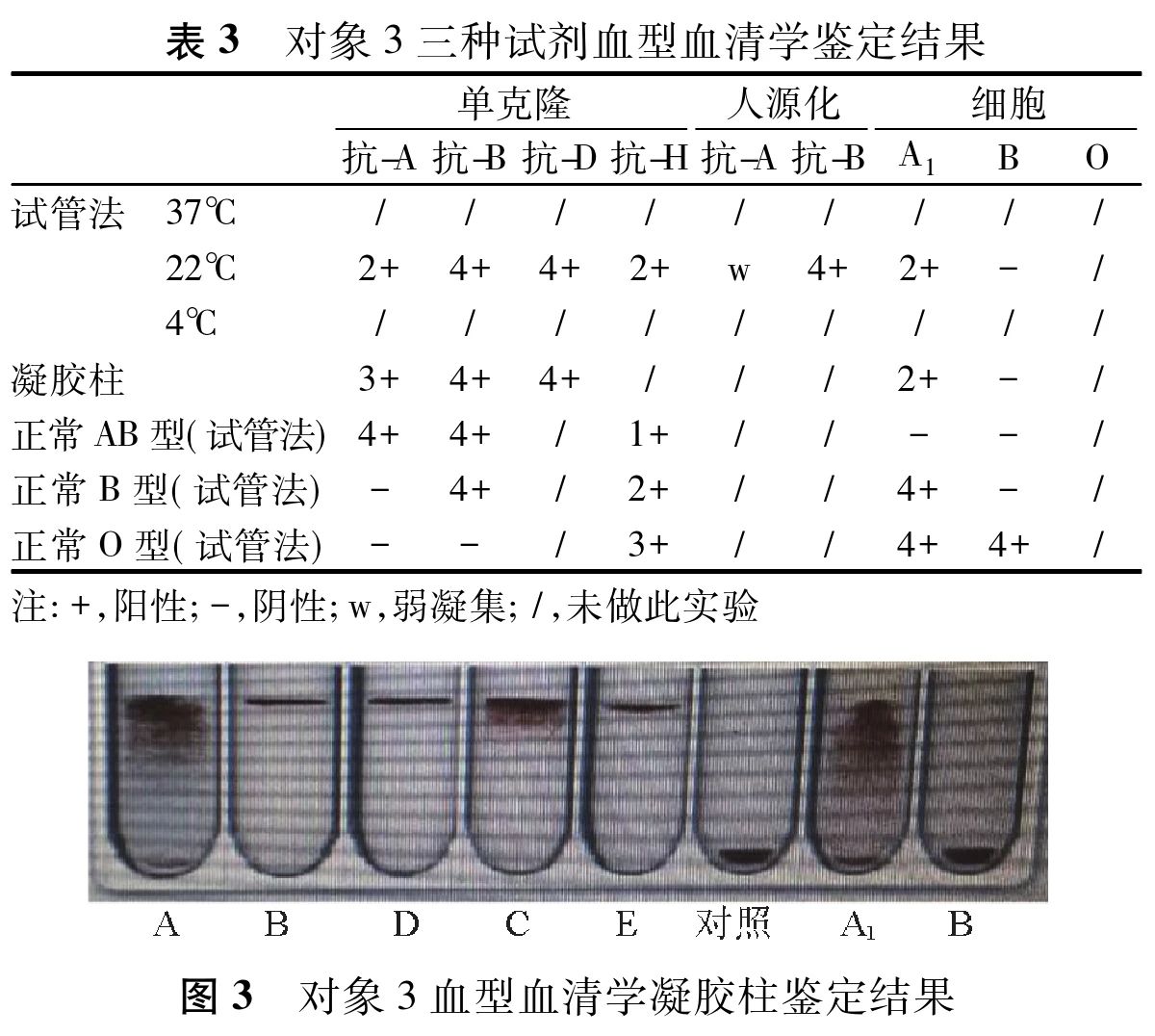
对象3血型血清学鉴定,凝胶柱及试管法复查均呈正定型表现为弱AB型,反定型表现为B型,正反定型不符, RhD阳性、RhC阳性、RhE阳性,4℃与A2细胞反应凝集度为2+;与Oc反应为阴性(表3、图3)。
因单克隆抗体针对抗原表位不同,产生凝集反应可能有异,故使用人源型抗-A、抗-B试剂模拟多克隆抗体,室温下正定型与抗-A凝集度为±~2+,与抗-B凝集度为2+~4+,表明红细胞存在A、B抗原。
此外,分子生物学上A、B抗原均来自前体H抗原,且强度呈O>B>A>AB特征。有研究表明, AB亚型的H抗原强度有一定规律,即CisAB、B(A)型及部 分A2B、AxB细胞存在大量H抗原,而A抗原正常的ABx亚型则相反,故H抗原检测也是判断ABO亚型的重要依据。室温下各标本与抗-H凝集度2+~3+不等,表明红细胞 表面均有大量H-抗原,不符合ABx亚型表型特征,推测为CisAB、B(A)型或AxB亚型。标本疑有A抗原,选O、B细胞同时进行抗-H凝集度比较,对照O细胞凝集度3+~4+,B细胞凝集度1+~2+。对比上海市血液中心提供的ABO血型对照表初步判定标本为A2B或B(A)血型。
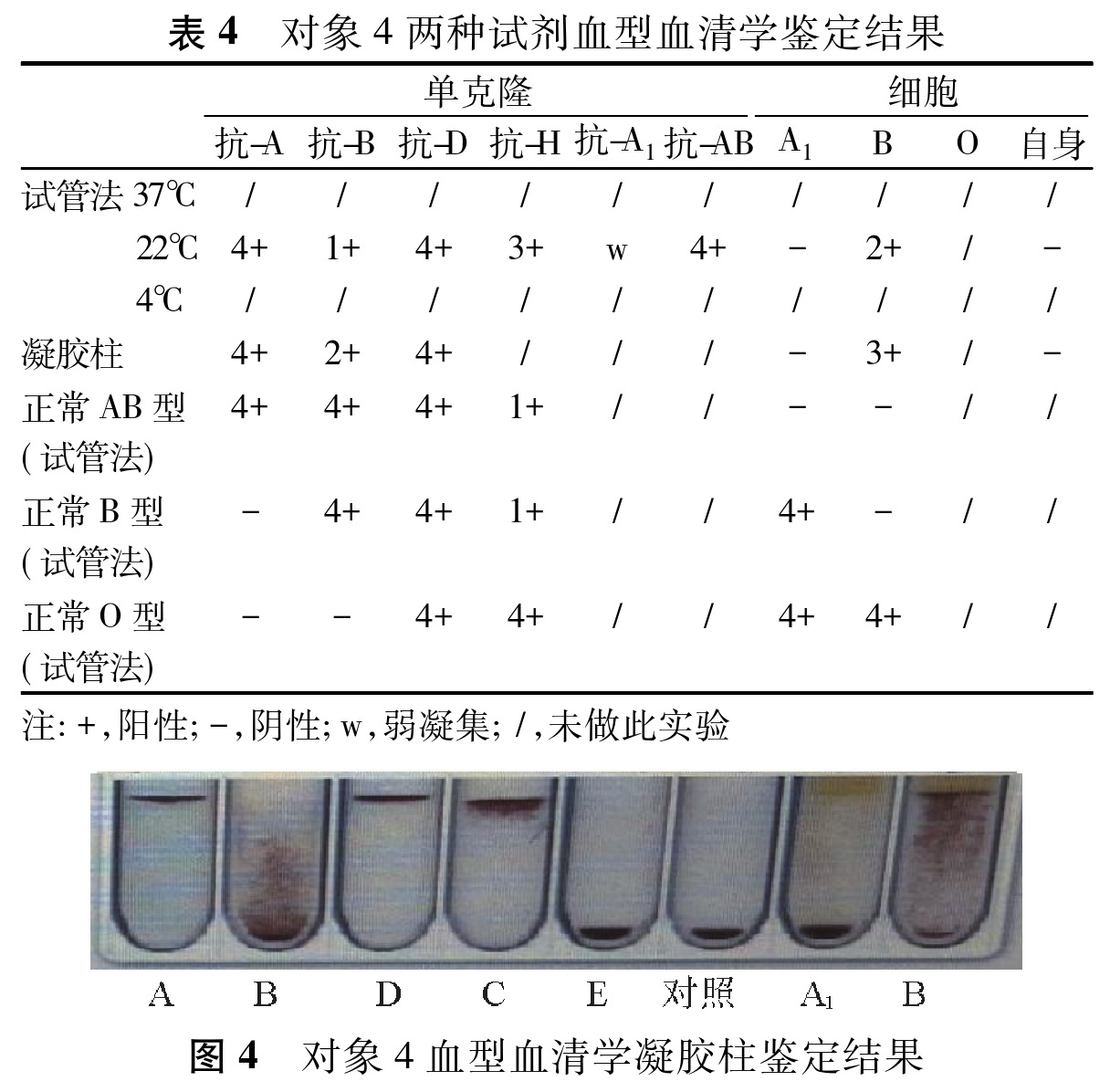
对象4血型血清学鉴定,凝胶柱及试管法复查均呈正定型表现为弱AB型,反定型表现为弱A型,正反定型不符,RhD阳性、RhC阳性、RhE阴性。不规则抗体筛查阴性(表 4、图4)。
对象5血型血清学鉴定,凝胶柱及试管法复查均呈正定型表现为AB型,反定型表现为弱B型,正反定型不符,RhD阳性、RhC阳性、RhE阴性(表5、图5)。
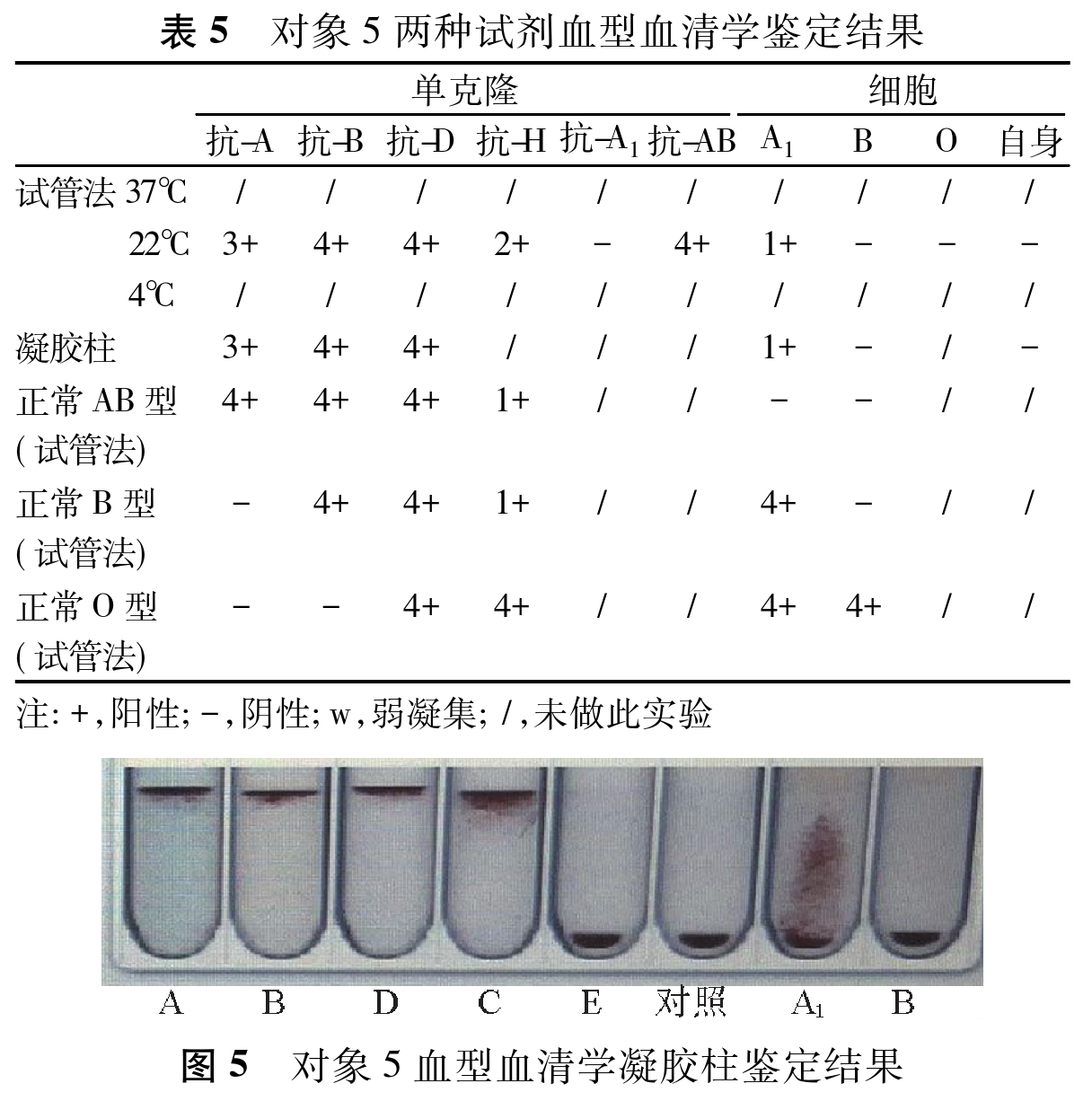
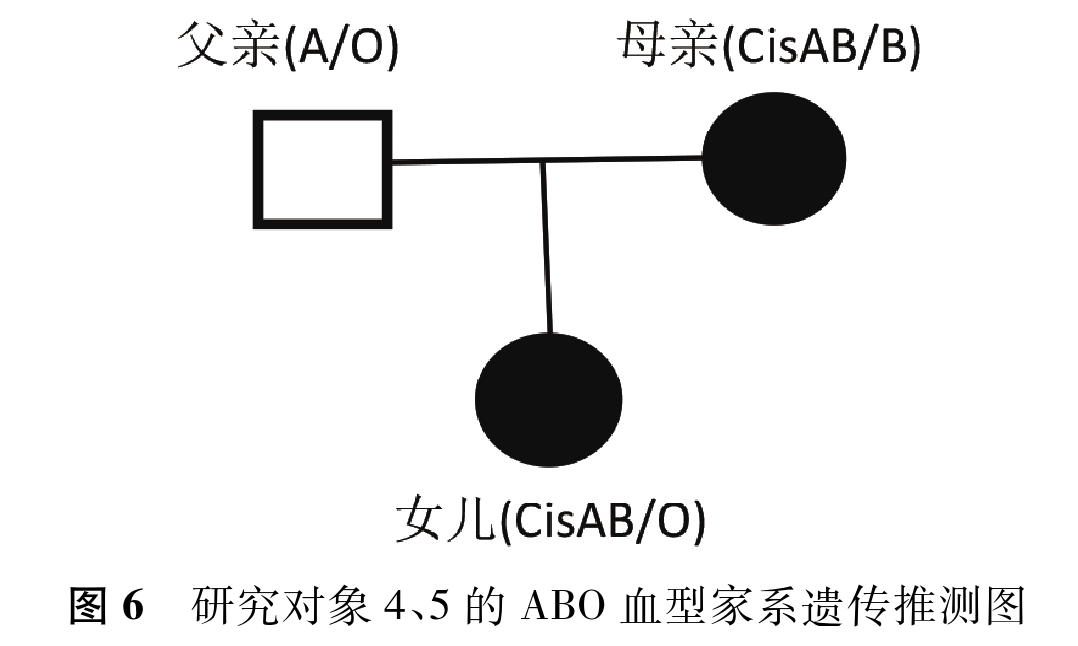
本研究第4、5例标本源自1个家庭,血型血清学试验结 果发现,父亲为典型的A型,标本四为女儿倾向于CisAB型, 标本五为母亲则类似于A2B型,表型明显不符合孟德尔遗传学说。女儿与抗-H凝集度3+,初步判断基因型可能为CisAB/O型,并推测父亲基因型为A/O型,同时母亲表型也应为CisAB型。因母亲红细胞存在较强B及H抗原,故推测母亲基因型应为CisAB/B,如图6。
ABO亚型主要因A和/或B基因的第6和第7号外显子发生位点突变,引起所编码的糖基转移酶活性改变,进而导致红细胞上表达的A和/或B抗原种类或数量发生变化,造成血型血清学鉴定困难。以B(A)血型为例,分子机制假说认为B等位基因在正常序列基础上发生单核苷酸突变,所编码的糖基转移酶具有双功能活性,除正常的D-半乳糖(B抗原)转移酶活性外,还有少量N-乙酰氨基半乳糖(A抗原)转移酶活性,因此血清学上表现出正常的B抗原和“不正常”的A抗原特异性。
已知B(A)亚型基因型共分6型,国内以B(A)02、B(A)04 及B(A)05为多,其中B(A)04分型为640碱基A→G突变,导致214位氨基酸由甲硫氨酸(Met)变为缬氨酸(Val),正是这一关键核苷酸位置上的突变及其引起的单个氨基酸位置上的变化,改变了糖基转移酶的酶学特点和催化活性,使同一底物催化形成了不同的产物。本临床研究对所有研究对象进行了血型基因分型,经与数据库比对,确定其血型血清学实验结果无误。
CisAB和B(A)型的A、B抗原各有偏重,血清学表现有一定特征可循,使用常规试剂,按合理的鉴定步骤是可以快速获得初步结果的。此外,基于传统遗传学理论,采用家系调查法了解血型抗原传递特征,对正确判断ABO亚型具良 好的辅助作用,在不具备分子生物学检测能力的实验室更显突出。其中CisAB型更接近A型,临床用血选择洗涤A或O型红细胞;而B(A)型则更接近B型,临床用血常选 洗涤B或O型红细胞。因此,掌握好血型血清学表型分析技术,迅速正确判断有一定典型特征的Cis AB和B(A)亚型,有助于我们更好地为临床及时准确提供安全、有效的输血治疗服务,当O型血紧张时,避免O型红细胞的滥用和浪费,更杜绝因血型错误导致的血液错用,甚至输血事故。